新生儿消化道重复症
概述:消化道重复症(duplication of digestive tract of newborn)是指附着于消化道一侧的,具有和消化道某一部分壁层相同的特征,呈囊肿状或管状空腔结构的先天性畸形。可以发生在消化道任何部位,从舌根到肛门都可发生,但以回肠最常见,均来源于内胚层。文献上曾有各种不同的名称,如肠内囊肿、肠源性囊肿、胃肠道巨大憩室、不典型美克尔憩室及重复回肠等。大多数在新生儿及小儿时期出现症状。
 流行病学
流行病学
流行病学:消化道重复畸形是一种较为少见的先天性畸形,新生儿期即发病者也较少见。
 病因
病因
病因:是胚胎发育的畸形,但形成畸形的因素较多,被认为是多源性的。
1.胚胎期肠管腔化过程异常 胚胎第5周起肠管开始充实期、空泡化、腔化的过程。腔化期间如有一个囊腔未曾与肠管相通,即可形成肠内囊肿型的消化道重复症,从小肠到结肠均可形成。
2.憩室样外袋发展而成 胚胎期中肠常出现许多暂时性憩室,形成外袋,以后退化消失。如有个别不退化或被孤立,就成为与肠道相通的管状或孤立的囊状肠重复畸形。
3.脊索分裂学说 胚胎第3周外胚层与内胚层间出现脊索向头端生长。外胚层与内胚层间如局部因故发生粘连,脊索生长至粘连处就分裂成两支,从粘连两侧绕过,再合并继续向头端生长,外胚层形成神经管,脊索被中胚层包围形成脊柱。外胚层与内胚层的粘连牵拉由肠壁形成憩室,粘连也同时阻碍脊索形成椎体而发生椎体裂,故本病1/3伴发脊柱畸形。如憩室颈闭合则形成囊状肠重复畸形(图1)。
4.尾端孪生畸形 少数病例有与全结肠和直肠平行的长管状重复畸形,且常伴有泌尿生殖器官的重复畸形,如双子宫、双阴道、双膀胱、双尿道、双外生殖器等。
5.喉气管沟与前肠分离不良 胚胎第4周出现喉气管沟,逐渐闭合成管与食管分离。如部分未闭合形成呼吸道前肠间瘘。此瘘在胚胎期如部分退化,可形成食管重复畸形。
 发病机制
发病机制
发病机制:重复畸形可发生于消化道任何部分,以回肠最多见,约占50%,其次为空肠、盲肠、食管。胃、十二指肠、结肠很少发生。位于胸腔内者约占21.5%。
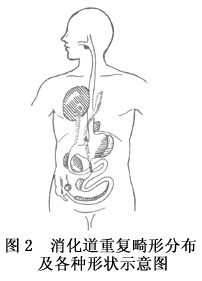
重复畸形可分4种类型(图2):
1.肠外囊肿型 较多见,呈球形或椭圆形,位于肠管旁系膜内,大多与邻近肠壁紧密黏合,有共同壁层。多与肠腔不通,仅少数有孔相通。囊肿表面光滑,有浆膜覆盖,囊腔内有无色或微黄黏液,使整个囊肿具有张力及弹性。
2.肠内囊肿型 囊肿位于肠壁黏膜下层或肌层,可引起肠腔通过障碍。
3.管型或双肠腔型 在肠系膜内与正常肠管平行另有一管状肠管,呈双筒型肠。长度不等,从数厘米到50cm不等。一般管腔远端近端多与消化道相通,有时只有一端相通,类似憩室,小肠多开口在远端,结肠多开口在近端。
4.胸内消化道重复畸形 囊肿多近食管或气管支气管,可有索带与椎体相连,伴有椎体裂或脊髓畸形。管状型可穿过膈肌进肠系膜内与消化管靠近。
重复消化道的管壁具有肌层及黏膜,性质和邻近的消化道相同,但不一定与同一水平部位的相同,约20%为迷生的消化道黏膜,如为胃黏膜或胰腺组织时,可引起消化性溃疡,发生出血及穿孔,多紧附于消化道的某一部分,有共同来源的血运。
 临床表现
临床表现
临床表现:因发生的部位、大小、类型及有无胃黏膜,临床表现有所不同。一般可终身无症状,发生合并症时才出现症状。
1.消化道梗阻 回肠、回盲部、空腔部的重复畸形发病率高,故小
肠梗阻症状最为常见。囊状或管状畸形均可压迫肠腔,是造成梗阻的主要原因。囊状由于黏膜可分泌大量液体,腔内压力增加,囊肿胀大,引起梗阻。管状如近侧端与肠腔相通,远侧为盲端,由于肠内容的积聚和扩大,也可出现部分性
肠梗阻。表现为反复呕吐和
腹胀,位于回盲端的重复畸形有时于右下腹部可触及。肠系膜内较大囊肿可发生扭转,也可引起肠扭转而造成绞窄性
肠梗阻。回盲部肠壁内囊肿可引起肠套叠。胃及十二指肠之囊状畸形常较小,但在新生儿期可引起幽门或十二指
肠梗阻,左上腹可触及囊性肿物,伴呕吐,可呕血或
便血。
2.消化道出血 管状重复畸形开口于正常肠腔内者,如有迷生的胃黏膜,常可继发消化性溃疡,出血甚至穿孔,反复呕血及
便血,以致贫血。
3.位于胸腔内的消化道重复畸形 可引起脏器受压症状,食管受压可发生
吞咽困难,呼吸道受压可出现咳嗽、气喘、青紫等症状,新生儿期可出现呼吸窘迫。如影响呼吸道分泌物排出,可反复出现呼吸道感染。囊状畸形如有胃黏膜可引起溃疡,向食管或气管破溃,出现
咯血或呕血。
 并发症
并发症
并发症:可并发
肠梗阻、溃疡,可并发肠出血、呕血或
咯血,可至贫血,可并发肠坏死和腹膜炎。可并存肠或肛门闭锁、肠旋转不良、美
克尔憩窒、肛门闭锁及
脐膨出等,也可并有双子宫、双阴道、双膀胱、双尿道,甚至双外生殖器官等。还常伴发
脊柱裂、脑脊髓膜膨出等畸形。
 实验室检查
实验室检查
实验室检查:有感染时白细胞和中性粒细胞增高;有贫血时
血红蛋白浓度下降,
红细胞计数减少;可有水电解质紊乱,应做血钠、钾、氯、钙、镁和血pH值,肌酐等检查。
 其他辅助检查
其他辅助检查
其他辅助检查:本病发病率不高,临床症状表现不一,术前确诊困难,术前确诊者少于25%。
1.X线检查 腹部直立位平片,可了解有无肠梗阻及腹膜炎。慢性病例可应用钡剂灌肠。胸部摄片可发现胸腔内重复畸形,表现为边缘清晰的圆形阴影,或可见心肺和纵隔向对侧移位,可供诊断参考。胸腔X线摄片同时还可了解有脊柱裂、半椎体及脊柱侧弯等,有助诊断。
2.B超检查 对腹部肿块可鉴别其性质,属囊性或实质性,囊性肿块有助于肠重复畸形的诊断。
3.核素检查 应用核素99mTc腹部扫描,对含有胃黏膜组织的消化道重复畸形的诊断有帮助,但不易与美克尔憩室鉴别。
4.CT检查 可显示胸腔或肠腔肿块是囊性或实质性,间接有助于消化道重复畸形的鉴别。
 诊断
诊断
诊断:新生儿期如反复出现咳嗽、气喘、青紫、
吞咽困难、呕吐等,应考虑本病的可能。加之新生儿期出现消化道不全梗阻症状,并在腹部可触及囊性肿物,基本应考虑本病之诊断,约半数病例可在术前确诊。急性
肠梗阻或急性出血病例,很难在手术前做出正确诊断。
超声检查可检出囊性肿物,核素扫描可在荧光下显示出胃黏膜组织。X线腹部平片主要可诊断梗阻情况,也可发现肿物阴影。胸片如在后纵隔有卵圆形边缘光滑阴影,尤其是合并胸椎畸形者更有助诊断,钡餐造影能见到充盈缺损的囊状包块,较大的肠外型囊肿可在其附着的肠壁上造成压迹或推动周围的肠襻。少数和肠腔相通的管状畸形,偶可见到钡剂流入畸形管腔。
最后确诊须依据术后病检。
 鉴别诊断
鉴别诊断
鉴别诊断:
1.肠系膜囊肿 一般术前作鉴别有一定困难。肠系膜囊肿位于肠系膜,囊壁很薄,无肌层,内含黄白色淋巴液,与肠壁分开并有一定距离。术时须注意不损伤肠壁而将其剥除。但重复畸形不易从肠壁上剥除,而应将附近通肠管一并切除。但重复畸形亦偶见不与肠管紧密黏附者。此类囊肿内衬有肠壁上皮,并伴有脊柱畸形,Rickham将此类囊肿称为有肠壁上皮的肠系膜囊肿,术时应注意鉴别。
2.美克尔憩室 本病术前可引起
肠梗阻及消化道出血。但术前难与肠重复畸形作鉴别,术时可根据美克尔憩室位于回肠远端肠系膜对侧缘,而重复畸形位于肠系膜侧缘而做出鉴别。
 治疗
治疗
治疗:本病常引起严重的并发症,如一旦发现,即应手术治疗。重复畸形常与消化道有共同的肌层及同一来源的血液供应,不易分离,一般需切除畸形及局部胃或肠壁,再做吻合术。肠系膜囊肿与消化道不相连,可做单纯囊肿切除术。胸腔内也常为孤立性囊肿,行摘除手术。如向食管、气管、支气管穿破,须连同受累组织切除,然后进行修补。胸腔内管状畸形经膈肌进入腹腔分期手术切除。
 预后
预后
预后:在各种并发症出现前手术者预后好,出现后始手术者预后差,有一定危险性。
 预防
预防
预防:做好遗传学咨询,做好孕期保健,积极防治各种感染性疾病。预防措施参照其他出生缺陷性疾病。为降低和扭转新生儿出生缺陷发生率,预防应从孕前贯穿至产前:
婚前体检在预防出生缺陷中起到积极的作用,作用大小取决于检查项目和内容,主要包括血清学检查(如
乙肝病毒、梅毒螺旋体、艾滋病病毒)、生殖系统检查(如筛查宫颈炎症)、普通体检(如血压、心电图)以及询问疾病家族史、个人既往病史等,做好遗传病咨询工作。
孕妇尽可能避免危害因素,包括远离烟雾、酒精、药物、辐射、农药、噪音、挥发性有害气体、有毒有害重金属等。在妊娠期产前保健的过程中需要进行系统的出生缺陷筛查,包括定期的超声检查、血清学筛查等,必要时还要进行染色体检查。
一旦出现异常结果,需要明确是否要终止妊娠;胎儿在宫内的安危;出生后是否存在后遗症,是否可治疗,预后如何等等。采取切实可行的诊治措施。



 流行病学
流行病学
 病因
病因

 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防